ECMO挿入患者の看護|ICU における循環器内科患者の看護
『ICU看護実践マニュアル』(サイオ出版)より転載。
今回は、「ECMO挿入患者の看護」について解説します。
清水由香
市立青梅総合医療センター 看護師
剱持雄二
市立青梅総合医療センター 看護主任
峠坂龍範
市立青梅総合医療センター 臨床工学技士
- ECMOの特徴と、ECMO挿入中の看護を知る。
- ECMO挿入患者の受け入れをスムーズに行うことができる。
- ECMOの管理・観察項目に沿い、異常時に早期対応することができる。
- ECMO挿入中の患者の観察項目・安全管理に沿い、患者に必要な援助を行うことができる。
ECMOとは
ECMO(Extracorporeal membrane oxygenation)とは、遠心ポンプと膜型人工肺を用いて、大腿静脈から脱血した血液を酸素化し、大腿動脈系へ送血することで心肺機能を補助する体外循環法のことをいう。
循環補助を目的とするVA ECMO(≒PCPS:percutaneous cardio pulmonary support)と呼吸補助を目的とするVV ECMO、心肺蘇生を目的とするECPR(Extracorporeal Cardiopulmonary Resuscitation)がある。
VAとはVein Arteryの略で静脈-動脈バイパスを、VVはVein-Veinの略で静脈-静脈バイパスを意味する。
目次に戻る
ECMOの目的
経皮的に、送脱血カテーテルを挿入し、遠心ポンプと人工肺を組み合わせた閉鎖式回路で体外循環を行うことにより、心臓と肺の機能を代行する(図1)。
図1ECMOの回路構成

目次に戻る
ECMOの適応
VA ECMO
緊急心肺蘇生
心停止状態や心原性ショックに対する緊急循環維持
補助循環
重症心不全に対する補助循環(心筋梗塞、激症型心筋炎、心筋症など)、開心術時の体外循環離脱困難、慢性重症心不全急性増悪、難治性不整脈、開心術後心不全
呼吸補助
急性呼吸不全、呼吸器系手術時の補助
目次に戻る
VV ECMO
重症低酸素血症
呼吸不全患者に少なくとも6時間以上15~20cmH2OのPEEPをかけているにもかかわらずPaO2/FiO2比<80である。
非代償性の高二酸化炭素血症
適切な人工呼吸管理を行ってもpH<7.15のアシデミアを伴うもの。
プラトー圧高値
適切な人工呼吸管理を行ってもプラトー圧が35~45cmH2O である。当院ではMurray score≧3~4点、AOI score<80としている。
Murray score
ⓐP/F比、ⓑ必要なPEEP、ⓒ肺コンプライアンス、ⓓ胸部レントゲンの4項目で点数化した重症呼吸不全のスコアリング法である
AOI score
age-adjusted oxygenation index score
目次に戻る
カニュレーション
VA ECMO
脱血管を左右いずれかの大腿静脈に留置する、脱血管の先端は下大静脈と右心房の移行部に位置させる。
送血管は左右いずれかの大腿動脈に留置する。
目次に戻る
VV ECMO
脱血管を左右いずれかの大腿静脈に留置する、送血管は右内頸静脈に留置する。
脱血管の先端は下大静脈と右心房の移行部に位置させる。
送血管の先端は上大静脈と右心房の移行部に位置させる。
目次に戻る
ECMOの禁忌
VA ECMO
- 重度大動脈閉鎖不全症(AR)
- 閉塞性動脈硬化症(ASO)
- 大動脈解離
- 多臓器不全
- 脱水によるショック
- 出血性ショック
- 血液凝固能異常の存在(DIC発症時)
- 抗凝固療法の禁忌患者
- 重症な外傷
- 発症したばかりの脳血管障害
- 回復の見込みがない心臓移植やLVADの候補ではない患者
- 終末期・DNR患者
などである。
目次に戻る
VV ECMO
- 人工呼吸器管理を7日以上、FiO2:0.9以上、吸気プラトー圧>30cmH2Oの設定で行っている。
- 免疫抑制状態(好中球が400/μL以下)。頭蓋内出血既往が最近ある、あるいは出血が拡大してきている。
- 中枢神経障害や悪性腫瘍など回復が見込めないもの。
- 年齢制限はないが、年齢が上がるほどリスクは高い。
- 抗凝固薬を使用できない状態、ECMOを施行しても利益が得られないような状態や臓器障害がある場合
などである。
目次に戻る
ECMO挿入患者の受け入れ準備
必要物品
受け入れの際に必要な物品を記載する。必要本数などは、患者の状態によって異なるため適宜準備する。
輸液ポンプ・シリンジポンプ類は使用本数が多くなる場合、心臓血管外科術後で使用している櫓(やぐら)型の使用を考慮する。
採血・ACT測定物品
- 血液ガスキット
- 2.5mL・5mL・10mLのシリンジ・ACT測定用のテストチューブ
- ACT 測定機器
- アルコール綿
- スピッツ立て
- 針入れボックス
- 保護栓
- 18G針
点滴ルート類
- 三方活栓
- 100cm・75cm延長チューブ
- エア針
- 輸血点滴ルート
ベッドサイド
- 輸液ポンプ・シリンジポンプ
- 胃管・挿管・スワン-ガンツカテーテル・膀胱留置カテーテル用固定テープ
- バイトブロック
- Aライン固定セット
- 水準計
- 高流量酸素計
- ジャクソンリース
- 12誘導心電計
- 安全ベルト4号(1個)・5号(3個)
- 胃管排液バッグ
- 延長コード2本
- 体圧測定器
- ドプラー
- 不織布(ソフキュアガーゼ®)
- サージカルテープ(優肌絆®)
- 鉗子(スワン-ガンツカテーテル固定用)
- SG長さ計測用定規
- SGモニター架台
カテーテル(スワン-ガンツカテーテル、ECMO、IABP)類固定物品
- 単包ポビドンヨード消毒液
- 滅菌ドレッシングフィルム数枚(テガダーム®大)
- 八つ折ガーゼ
- CV固定用テープ(IV3000®)
- 固定用テープ(キノソフト®、エラテックス®)
- 点滴固定用テープ(パーミエイドピロー®)
- ブルーシーツ
- ポリ袋
書類
- 患者バーコード台紙
- 輸血経過記録表
- 身体抑制実施経過表
- 人工呼吸器設定用紙
- ICU入室の際に必要な書類(ICU入室説明用紙・ベッドサイドメモ・転床患者チェックリスト・カルテ・点滴メモ・ICU経過表)
目次に戻る
受け入れ方法
ECMO挿入患者のベッドサイドには、さまざまな医療機器が装着されなければならないため、広さが確保されるフロアベッドでの受け入れが望ましい。
心臓カテーテル室からICUへ入室した直後は、IABPやECMOのカテーテル・スワン-ガンツカテーテル・挿管チューブや胃管の固定・末梢点滴ルートの固定が不十分であることがあるため、ICU入室後、固定状況を確認しながら再固定しなおす。固定ルート類の長さを確認しながら、ベッドサイドメモに記入する。
ルート・ライン類の整理が終わったら、電源コード類を整理して安全に管理できるように配慮する。
目次に戻る
ECMOの管理・観察項目
回路の観察項目
人工肺
- アウトポートの排液(ウェットラング・プラズマリーク)
- 回路内血栓(人工肺の上部や枝回路部分など、血液が停滞する場所で凝結し血栓ができやすい)
遠心ポンプ
- フロー
- 回転数(3000回転以下)
- 異音発生の有無(図2参照)
図2回路のぶるぶるとフロー低下

血管内脱水(循環血液量不足)の証拠
ECMOは閉鎖的な回路と血管内をひたすらぐるぐる回っているだけ。循環血液量が減ると右心房から引っ張る血液が不足し、回路がぶるぶると震える。
その結果、フローが低下する。
脱血管
- 回路内の損傷や三方活栓の開放がないか
- 脱血管の挿入長さの確認(マーキングなどを行う)や、回路の振動の有無(あり⇒原因:脱血不良。輸血・輸液負荷、カニューレ調整が必要)を確認する
- 回路の屈曲の有無
- 固定確認
- 脱血圧-300mmHg以下にならないようにする
送血管
- 回路の損傷や三方活栓の開放がないか
- 送血管の挿入長さの確認(マーキングなどを行う)や、管内血液の色調の変化の有無(脱血管と同じ色調だと人工肺の酸素化不良の可能性)を確認する
- 送血圧400mmHg以上にならないようにする
アラームの原因と対処方法
表1に示す。
表1アラームの原因と対処方法

目次に戻る
人工肺の管理
血栓の付着・空気混入の有無
1回路内血栓の場合(図3参照)
発生しやすい場所は、人工肺・コネクタ・ルアーである。
血栓は白色光のペンライトを使用し、確認する。血栓は認めたら、○で囲んで、長さを計測する。血栓をトリミングするかどうかは、状況次第で決める(白色血栓の場合は剥がれて塞栓を起こす確率は低い)。
VA ECMOの送血側であれば、トリミングを考慮する。
凝固異常の原因となりうる→回路交換を考慮する。
図3回路内の血栓

2カニューレ血栓の場合
- 送血圧上昇(送血不良)送血カニューレ血栓の可能性が高い→カニューレを交換する。
- 脱血圧低下(脱血不良)脱血カニューレ血栓の可能性は高くない→TEEでまず評価する。
3ウェットラング・セーラムリークの有無
図4は、人工肺に水滴が付着した状態で、これがウェットラングをまねく。
図4人工肺に付着した水滴

ガス交換障害の原因となり、ガスフラッシュをして対応する。この際、人工肺のガス出口から透明な水や黄色の泡(plasma leakage)が出てくる場合は、人工肺の交換が必要となるので、速やかに臨床工学技士に報告する。
ガスフラッシュは、ECMO点検時に臨床工学技士が行う。
人工肺の酸素濃度・酸素流量・人工肺の酸素化能率
人工肺出口の血ガスPaO2:300ⅿⅿHg以上。
人工肺の酸素濃度を上げても、300mⅿHgを維持することができないときは人工肺の交換を検討する。
目次に戻る
送・脱血カテーテルの管理
回路内の血栓・空気混入の有無
送・脱血カテーテルの色調の変化
送血回路と脱血回路の色がともに黒く見えたら、人工肺の酸素化不良の問題である。
送血回路と脱血回路の色がともに赤く見える場合、低体温などが原因で代謝が低下し、静脈血の酸素飽和度が高くなっている可能性がある。
脱血カテーテルの振動の有無
脱血カテーテルの振動は、カテーテルの位置不良や屈曲の可能性がある。
流量低下もみられる場合には、脱血不良が考えられ輸血や輸液投与も考慮する必要があるため、医師へ報告する。
カニュレーション部位末梢の虚血
送血管の刺入部より末梢の下肢が虚血に陥ることがあり、下肢の壊死およびミオグロビン尿や高カリウム血症を来し、状況を悪化させる。
モニタリングとして、ドップラーエコーにより足背動脈の血流を確認する。異常所見を認めたら、早期に下肢末梢側動脈に末梢向きにエラスター針でカテーテルを確保し、下肢に向けて送血ラインより血液を送る。
カテーテルの固定
図5参照
図5カテーテルの固定

目次に戻る
ECMOの管理
目標値
VA ECMOとVV ECMOの目標値を表2に示す。
表2VA ECMOとVV ECMOの目標値

肺保護戦略
VV ECMO中は肺を休ませることが重要となる(いわゆる「lung rest」の状態をつくる)。
例:Fio2<40%以下、呼吸回数は10回/分、プラトー圧<20~25cmH2O。
VV ECMO管理のポイント
1リサーキュレーション
酸素化し送血された血液を再び脱血してしまうことをリサーキュレーションという。
リサーキュレーションが増加するとECMOの有効送血量が減少し、酸素化効率が悪くなる。
脱血と送血の位置が近いことにより起こる。
VV ECMOではこの再循環現象があるため、VA ECMOより血液流量を多く設定する必要がある。
2Low SaO2の許容
ECMOから送血した血液は、体静脈に還流した血液と混じる。
中心静脈からすべての血液を脱血することは不可能のため、人工肺で酸素化された静脈血と人工肺を通らなかった2種類が存在する(図6参照)。
図6VV ECMO患者の静脈血

この2つが混じるため、一般的にVV ECMO補助中の動脈血のSaO2:80%、PaO2:45mmHgとなる(図7参照)。
図7VV ECMO補助中の動脈血

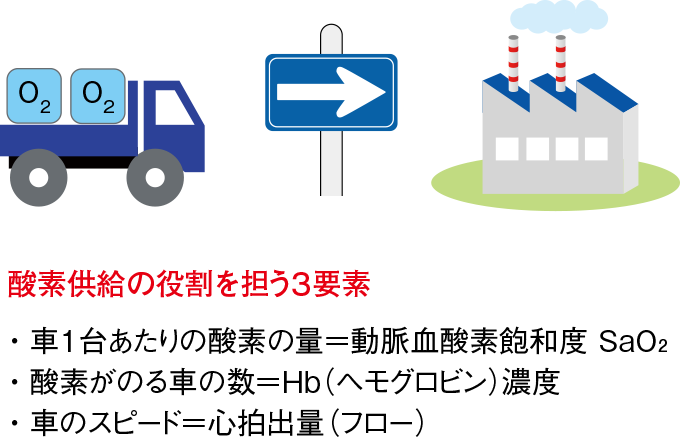
Low SaO2を許容するためには、血液中に含まれる酸素:酸素含有量CaO2はSaO2とHbの値によって決まる。
VV ECMOではSaO2:80%ほどが上限になるため、もう一方のHbを高く保つことで酸素含有量をキープし、全身に回る酸素量を確保する(図8参照)。
図8ECMO 挿入患者の酸素供給
目次に戻る
ECMO挿入患者の観察項目、安全管理
観察項目
循環動態
神経学的所見
呼吸状態
- 呼吸音左右差
- 副雑音の有無
- 痰の量・性状
- 人工呼吸器データ
- SpO2値
- EtCO2
ECMO
- 刺入部の出血・腫脹
- 固定異常の有無
- 脱血圧
- 送血圧
- 回転数
- 脱血管の振戦
- 回路内血液の色・回路内血栓の有無(夜間は懐中電灯で回路を照らしながら観察を行う)。
感染
- 体温・シバリングの有無
- 各デバイスの発赤
- 腫脹の有無
腹部
- 腸蠕動音
- 排便の有無
- 胃管排液量・性状
検査データ
- 血液ガス
- ACT
- APTT
- 採血データ
- X線写真
目次に戻る
安全管理
電源コードや各種ライン類の接続の確認および整理を行う。
ECMO、IABPカテーテル、CHDFのブラッドアクセスカテーテルなどの固定状況を確認する。
点滴類のルート整理を行う。
スワン-ガンツカテーテルが挿入されている場合、心臓血管外科術後患者の点滴管理に準ずると管理しやすいことがある。
ルート整理時には、投与薬剤を把握し管理しやすいように配慮する。
さまざまな医療機器が装着されるため、この状況を目の当たりにした家族は不安を抱くことがある。面会前に身体に付着している血液をふき取るなど、家族の心理面に配慮したかかわりも重要な看護援助の1つである。
目次に戻る
ECMO挿入患者の合併症
出血
最も多い合併症。出血部位はカニューレ挿入部⇒気道および肺⇒消化管⇒脳の順に多い。
血液凝固異常・血小板減少症
血小板は異物(ECMO回路は血小板にとっては異物)に触れると、活性化する。活性化されると、他の血小板に呼びかけ、集めてしまう。
さらにその他の凝固因子も集まり、血栓を形成する。血栓形成に血小板が使われ、血小板の数が減る。
感染症
カテーテル関連血流感染症が多い。
感染により敗血症を発症することがあり、発症すると播種性血管内凝固症候群(DIC)や多臓器不全(MOF)を引き起こし、血液凝固異常となり死亡率があがる。
下肢虚血(※VA ECMOの場合)
大腿部に太いカニューレを挿入しているため、下肢が虚血しやすくコンパーメント症候群も起きる可能性がある。
下肢虚血が疑われる場合、下肢送血が必要となる。
腎障害・溶血
異物との接触、過度の吸引圧、長時間の体外循環、細いカニューレでの送血・脱血により、赤血球が壊れてHbが血中に出てきてしまう。
溶血により腎障害が起きる可能性がある。
目次に戻る
ECMOからの離脱準備
離脱基準
VA ECMOの場合
VV ECMOの場合
- 呼吸器設定がRest lung設定のままで、ECMO流量2.5L/分、酸素濃度100%、ECMOガス流量2.5L/分で維持できる
- SpO2<80%、脱血回路SvO2<60%で中止する
目次に戻る
on-offテスト
VA ECMOの場合
手順
1ヘパリン2000単位を投与し、ACTが400秒以上になっていることを確認。ACT400秒未満の場合はヘパリンを追加投与し、5分後に再検する。
2ECMOガス流量を1L/分まで減量する。
35分後、血液ガスを採取し循環動態が安定していれば送血管・脱血管をクランプし停止させる。
4循環・呼吸に問題がなければ離脱可能と判断し、抜去のスケジュール(当日中)を検討する。
5抜去の場合は、抜去の4~5時間前にECMOの流量を1.5Lまで減量する。
6抜去1時間前にヘパリン2000単位を投与し、流量を1.0Lまで減量する。
VV ECMOの場合
手順
1事前に鎮静・筋弛緩の濃度を検討し、覚醒できるか検討しておく。CO2が貯留することが予測される場合は急激な変化を回避するため、事前にPaCO2を上げておく。
2徐々にECMO流量2.5L/分、ECMOガス流量2.5L/分まで下げる。
315分後に血液ガス採取。
4ECMO:ガス停止。FiO2は100%、ガスフローをゼロにし、ガスチューブをクランプする。適宜、人工呼吸器の設定を調整し、酸素化・換気を維持する。
51時間後に血液ガスを採取。血液ガスだけでなく、呼吸数・呼吸様式も評価する。
64時間後に血液ガスを採取。血液ガスだけでなく、呼吸数・呼吸様式も評価する。4時間以上観察する。
7評価し、問題なければ離脱する。
1)Brodie D,Bacchetta M.Extracorporeal membrane oxygenation for ARDS in adults.N Engl J Med.2011 Nov 17;365(20):1905-14.
※編集部註※
当記事は公開時点で、一部誤りがございました。
2025年4月21日に、正しい情報に修正しました。修正の上、お詫び申し上げます。
(誤)心肺蘇生を目的とするELSO(Extracorporeal Life Support Organization)
(正)心肺蘇生を目的とするECPR(Extracorporeal Cardiopulmonary Resuscitation)
本連載は株式会社サイオ出版の提供により掲載しています。
[出典] 『ICU看護実践マニュアル』 監修/肥留川賢一 編著/剱持 雄二 サイオ出版





